In odontoiatria, come in altri ambiti tecnico scientifici, abbiamo riscontrato negli anni un alternarsi di continui mutamenti che hanno portato sempre più alla scoperta di materiali innovativi e tecnologicamente avanzati, permettendo l’applicazione operativa secondo procedure dimostratesi minimamente invasive.
Nello specifico ambito Odontoiatrico l’ultimo decennio è stato foriero di innovazione tecnologica con particolare sviluppo per il CAD/CAM grazie a software dedicati nell’impiego specifico ed aperti nell’interfaccia comune, in grado di comunicare tra loro.
Il clinico ha a disposizione varie scelte che in base alle capacità, alle attrezzature impiegate e all’esperienza maturata consentono percorsi misti, Flusso Interamente Digitale (FID) o Flusso Analogico-Digitale (FAD) (1), quest’ultimo è prevalente nella pratica clinica combinando aspetti semplicistici ed economici. (2).
La letteratura scientifica è al momento catalizzata sul FID in protesi come in chirurgia, con una prevalenza di studi in vitro e dei case series per l’analisi e la comparazione dei vari passaggi tra analogico e digitale.
Nell’ambito protesico l’uso di scanner intraorali (IOS) permettono di rilevare l’impronta direttamente nel cavo orale estrapolando un file che può essere utilizzato per l’elaborazione del manufatto stesso in contrapposizione alla convenzionale impronta analogica eseguita con i classici materiali elastomerici o polisolfurici (3), sia per gli elementi naturali che per gli impianti (4).
Gli scanner intraorali, siano essi a luce strutturata che a fascio laser, sono degli scanner 3D, acquisiscono attraverso una scansione oggetti fisici ottenendo modelli virtuali tridimensionali.
La loro azione è legata al riflesso del fascio luminoso emesso che incidendo sull’oggetto in questione ottiene una nube di punti, tramite un software dedicato, vengono catturati e disposti in coordinate tridimensionali e trasformate in triangoli.
Il linguaggio usato è quello dell’algoritmo matematico con struttura ed estensione in grado di riprodurre l’oggetto catturato, elaborare modifiche e annessi virtuali e tridimensionali (5).
Nel FID il manufatto protesico terminale è il frutto di un insieme di fasi che sommate e trattate consentono di arrivare alla finalizzazione, il vantaggio è dato da una comunicazione veloce, quasi istantanea, che permette al clinico di confrontarsi a distanza con l’odontotecnico sul lavoro da svolgere quando il paziente si trova ancora alla poltrona potendo apportare eventuali modifiche e trasformazioni, in taluni casi si prevede la realizzazione di manufatti alla poltrona in tempo reale finalizzando casi protesici ridotti nell’estensione in singola seduta, la tecnica è meglio conosciuta come chairside (6), ciò è permesso per una raffinata conoscenza e disponibilità di adeguata attrezzatura. La precisione riveste un ruolo fondamentale in protesi, la corretta lettura del margine, la valutazione dei volumi estetici interprossimali ed intercuspali sono parametri che influiscono, sono evidenziabili e modificabili prima dell’invio del file, che ha sostituito la spedizione dell’impronta analogica.
Non sempre è possibile realizzare un’impronta digitale intraorale, procedendo con una convenzionale impronta analogica la digitalizzazione del lavoro protesico avviene in maniera differita in laboratorio (FAD).
L’odontotecnico può scegliere, se digitalizzare l’impronta rilevata o il modello sviluppato dall’impronta, nel primo caso è necessario avere uno scanner debitamente abilitato. Esistono in commercio dei materiali in silicone addizionati con polvere di titanio che rende più facile rilevabile il dettaglio nella fase di scannerizzazione in laboratorio.
La scannerizzazione del modello risulta essere più affidabile e riproducibile anche se in tal caso l’eventuale distorsione intrinseca allo sviluppo non è valutabile.
Nei vari casi espressi verrà realizzato un file che è gestito ed elaborato da un software di modellazione 3D con l’eventuale impiego di un articolatole virtuale (7).
Nella pianificazione il ruolo del digitale consente un’ottima interfaccia dei dati intraorali ed extraorali, saremo così in grado di poter inserire le immagini eseguite al paziente, estendendo la valutazione globale e aggiungendo sempre più dati come: valutazione cromatica dei denti, funzione dinamica delle labbra, oltre che fonetica, dimensione verticale e mock-up.
In caso di ripristino implantoprotesico, il digitale offre un’ottimo supporto per la pianificazione e per l’esecuzione chirurgica.
La diagnosi radiologica bidimensionale in pixel offerta dalla radiografia endorale, ortopanoramica o teleradiografica, ha valore assoluto ma non è in grado di poter essere ampliata ed applicata alla diagnostica digitale, sarà necessario uno studio volumetrico come quello fornito dalla TAC spirale o volumetrica CBCT.
La cone beam è largamente impiegata in ambito odontoiatrico per una serie di validi motivi come la ridottissima esposizione radiogena, la sua capillare diffusione e la possibilità di mirare l’impiego alla piccola porzione. Il FOV (Field Of View) è la finestra d’impiego che riduce ulteriormente la dose radiogena e concentra l’esposizione al sito specifico.
Gli apparecchi Radiografici di tipo CBCT hanno dei FOV diversi che possono essere ridotti nelle dimensioni ma non ampliati, nel caso sia necessaria una dimensione maggiore alcuni software possono creare un raddoppio della misura massima impostata, funzione di “Sticking Radiografico”, tale procedura può avere distorsioni poco percettibili che potrebbero generare degli errori nello sviluppo di un progetto chirurgico (8).
Il vantaggi dimostrati dall’impiego di questo tipo di progettazione chirurgica rispetto alla metodica tradizionale sono molteplici, spaziando dalla possibilità di aumentare la predicibilità del risultato (9), anche tramite dei mock up, che possono essere indossati sul paziente per verificare un’ipotetico risultato finale, ciò consente di poter progettare la posizione dell’impianto in funzione dell’estetica e della funzione della futura protesi condividendo col paziente la previsualizzazione. Le dime chirurgiche così ottenute, possono essere ad appoggio dentale, qualora ci siano un numero adeguato di elementi residui, ad appoggio mucoso, nel caso di un paziente totalmente edentulo, o ad appoggio osseo, qualora si possa ravvedere una situazione complessa con la concomitante necessità di fare rigenerazione o rimodellamento osseo (10). Su questo presupposto è stato concepito il nuovo flusso di lavoro chirurgico dinamico che avendo un’interfaccia collegata al manipolo è in grado di supplire alla dima chirurgica, fisicamente concepita, aiutando il clinico nell’esecuzione con una navigazione digitale, indicando l’esatta posizione in cui inserire la fresa, orientandola nello spazio extra e intra osseo e realizzando il foro implantare per una profondità stabilità nel rispetto dell’anatomia e del progetto iniziale.
In taluni casi è persino ipotizzabile un approccio flappless, senza lembo, riducendo il disagio al paziente, senza alterare il risultato.
Il carico immediato è un’altra indicazione in cui il percorso digitale fornisce un’utile possibilità nell’avere la preparazione del provvisorio in anteprima all’intervento.
L’anatomia condiziona la scelta riabilitativa, nei materiali, nella metodica e nella prognosi.
I pazienti edentuli si differenziano a seconda dell’arcata interessata e dal grado di atrofia in atto, oltre al coinvolgimento gnatologico, tutto ciò genera un potenziale insuccesso a lungo termine, per i carichi coinvolti al di fuori dell’asse biomeccanico.
Nel grado di maggior difficoltà annoveriamo le atrofie ossee morfologiche, riducendo drasticamente la superficie disponibile per l’alloggio di un’impianto come citato nella divisione “C e D” della classificazione di Mish (11), seguita dalla classe “IV, V, VI” di Cawood e Howell (12) solo per citare alcune. Nei casi di edentulie totali, l’adozione del sistema digitalizzato ha trovato un maggior impiego a causa della possibilità di supplire ai deficit ossei riabilitando i pazienti con un minor numero di impianti e con una minor invasività. A fronte di tale scelte si sono visti un fiorire di impianti posizionati secondo un’inclinazione forzata detti “Tiltati” consentendo di superare condizioni anatomiche avverse.
In antitesi la scelta è data dall’utilizzo di impianti di dimensione ridotta, sia nel diametro che nella lunghezza.
L’alternativa è quella di lasciare un cantilever maggiore, col rischio di traumi che possono rivolgersi alla struttura protesica, alle componenti implantari o all’interfaccia osso-impianto.
Anche le differenti superfici implantari hanno permesso di semplificare il trattamento chirurgico, riducendo in maniera considerevole i tempi di guarigione senza intaccare i risultati a medio e lungo termine.
I pazienti sono i beneficiari di questa progressiva evoluzione strutturale e tecnologica, l’uso di impianto corti, intesi come inferiori agli 8 mm rappresenta una soluzione consolidata volta a soddisfare riabilitazioni singole o multiple, in cui per motivi ossei si opta per una scelta chirurgica minimamente invasiva.
Scopo del caso clinico che segue è quello di dimostrare un’applicazione articolata e mista (FAD) che ha consentito la riabilitazione di molti casi trattati negli ultimi 15 anni.
La paziente di sesso femminile di 65 anni, presentava un trattamento riabilitativo complesso in cui superiormente era stata riabilitata con supporto coronale avvitato su impianti ed inferiormente con una riabilitazione mista con pilastri naturali e protesi rimovibile (Fig. 1).

Dopo 18 anni dal trattamento iniziale lo stato di riassorbimento osseo dell’arcata inferiore ha esposto le radici degli elementi protesizzati minandone la loro stabilità e integrità al punto da richiederne la bonifica.
Lo studio è partito col un’approccio digitale sfruttando l’instabilità della riabilitazione (Fig. 2).
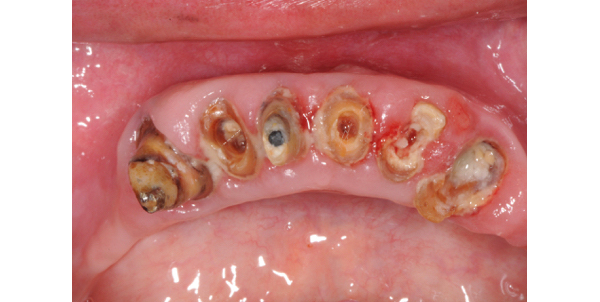
La duplicazione dello stato dentale ha permesso di eseguire una dima radiologica (Fig. 3)
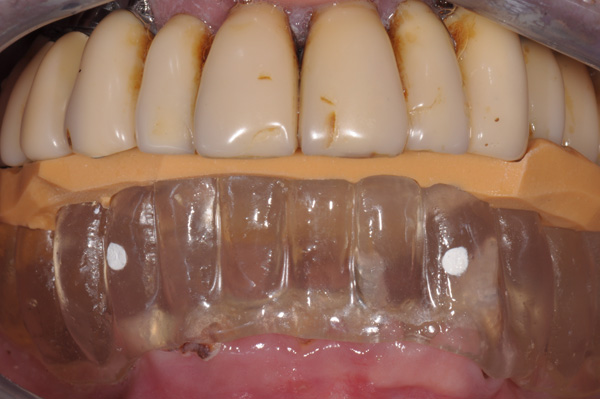
e un gig in silicone radiotrasparente che viene indossato durante l'esame radiografico per distanziare le arcate in maniera stabile, si raccomanda al paziente di non stringere con forza eccessiva per evitare una conseguente compressione delle mucose che causerebbe discrepanze e introdurrebbe eventuali errori esecutivi.
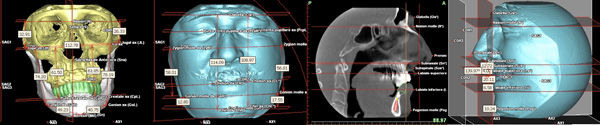
Anche la valutazione cefalometrica tridimensionale (TFA Total Face Approach) (13) seppur di complessa interpretazione consente di approfondire le conoscenze scheletriche legate al caso clinico (Fig. 4).
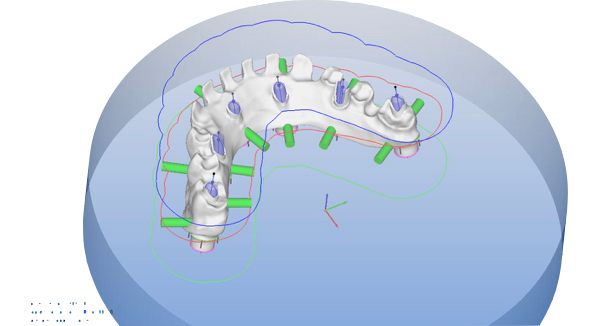
La valutazione globale ha evidenziato le potenzialità scheletriche associate alle possibilità protesiche, basate sull'inserimento di un dato numero di impianti selezionati per diametro, connessione e corretto posizionamento (Fig. 5).
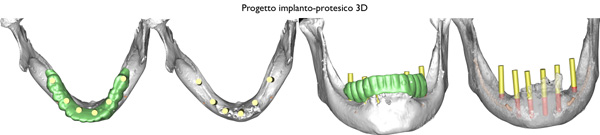
Il percorso diagnostico digitale ha trovato la reale alternativa alla possibilità di intervenire chirurgicamente ai fini rigenerativi della maxilla, consentendo una chirurgia ambulatoriale minimamente invasiva e dall'esito predicibile.
Sovrapponendo il duplicato protesico della paziente abbiamo valutato una correzione ossea riduttiva della regione interforaminale, la scelta implantare ci ha portati verso un diverso tipo di impianti ripartiti nella regione stessa e nelle selle posteriori dove per gravi atrofie precedenti abbiamo valutato o una sella in estensione o una masticazione accorciata oppure degli impianti molto corti (Fig. 6).
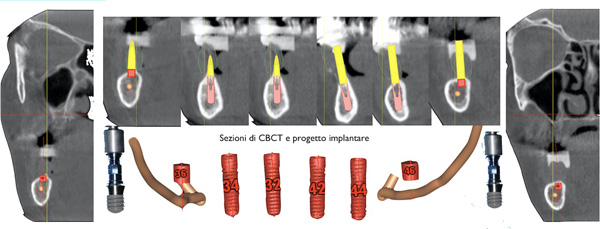
Su quest’ultima ipotesi abbiamo orientato il trattamento con 2impianti da 4 mm. di tipo TL (Tissue Level) mentre nella regione anteriore 4 impianti convenzionali per sezione e lunghezza ma di connessione interna di tipo BL (Bone Level).
Data la difficoltà del caso clinico, associata alle aspettative della paziente e ai limiti di trattamento chirurgico abbiamo optato per una scelta digitalizzata della chirurgia che ha consentito di affrontare con consapevole difficolta e grande accuratezza dello studio l’intervento implanto-protesico (Fig. 7).
La qualità ossea registrata era variabilmente compresa tra D2 e D1, consentendo massima stabilità agli impianti in regione interforaminale, dove si è proceduto a carico immediato su impianti post-estrattivi immediati. L'attenzione sul progetto protesico sostitutivo preparato con la dima chirurgica ha consentito una facile provvisorizzazione con masticazione premolarizzata, mentre per gli impianti posteriori abbiamo preferendo un carico differito convenzionale a tre mesi. La chirurgia guidata rappresenta solo un'estensione della digitalizzazione del trattamento in questione, l'approccio flappless non è stata la scelta anteriore a causa delle estrazioni simultanee. Mentre, per lo spazio verticale ridotto, posteriormente ha permesso una maggior sicurezza nei confronti del tragitto del nervo mandibolare adiacente.
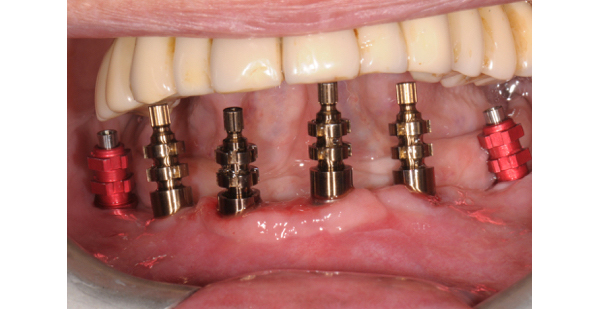
Ultimate le preparazioni dei tragitti intraossei si procede a sondaggio prima dell'inserimento implantare, seguito dall’attivazione protesica con monconi avvitati provvisori e una protesi in PMMA preconfezionata con flangia rosa.
Il controllo ad una settimana dall'intervento stabilisce una verifica funzionale masticatoria, fonetica ed estetica extraorale. A tre mesi si procede a revisione del provvisorio ristabilendo eventuali mancanze date dall’ottimizzazione dei processi di guarigione. É questa un’opportunità per stabilire le procedure successive.
Al tempo in cui abbiamo sviluppato il lavoro l’impronta con IOS non è stata possibile nonostante i vari tentativi con diverse sistematiche a causa della linea miloioidea che non consentiva una stabilità del pavimento della lingua e una serie di distorsioni lette dallo scanner. Dopo 6 mesi si è proceduto ad ulteriore controllo radiologico e confermando la correttezza della procedura della progettazione e convalidando la guarigione ossea .
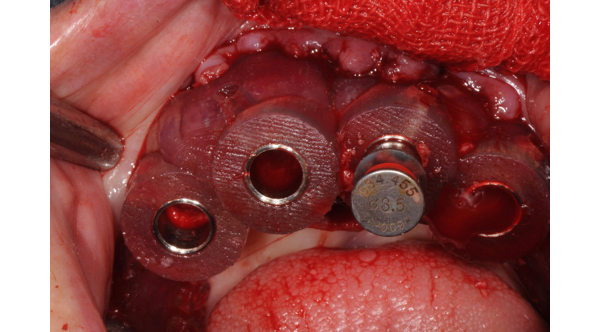
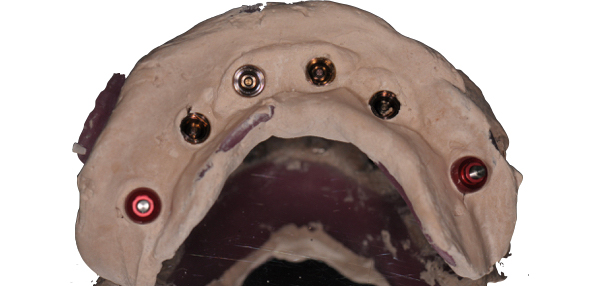
Si passa così alla presa dell’impronta non materiale molto rigido e con tray personalizzato (Fig. 8).
Il gesso di Parigi è senz’altro il materiale più preciso riconosciuto in letteratura e quando l’inclinazione dei transfer e l’anatomia lo consente rappresenta il materiale da impronta di elezione per ottenere massima precisione nel trasferimento delle posizioni implantari (Fig. 9).
In casi così complessi preferiamo attendere un periodo di condizionamento protesico protratto portando a sei mesi la presa dell’impronta e l’inizio della restauro definitivo.
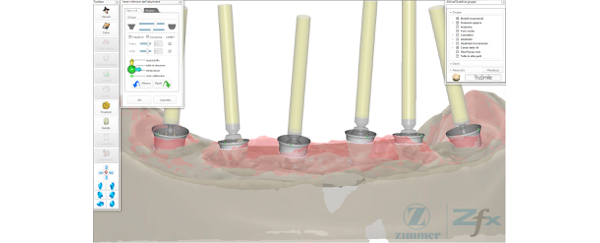
La compliance, da parte della paziente, nel mantenimento dell'igiene influenza enormemente la futura scelta nel progetto protesico e nell'utilizzo del materiale estetico e strutturale (Fig. 10).
Nello specifico essendo un’arcata inferiore ed avendo già una riabilitazione implanto-supportata abbiamo optato per una struttura in zirconia, in laboratorio il progetto al CAD/CAM ha tenuto conto, del parallelismo tra gli impianti e dello spessore della struttura (Fig. 11).

Anche per questo motivo si è fatta una scelta chirurgica con una plastica riduttiva in regione sinfisaria, al fine di poter ridurre l’accentuata curvatura di spee che si sarebbe generata (Fig. 12).
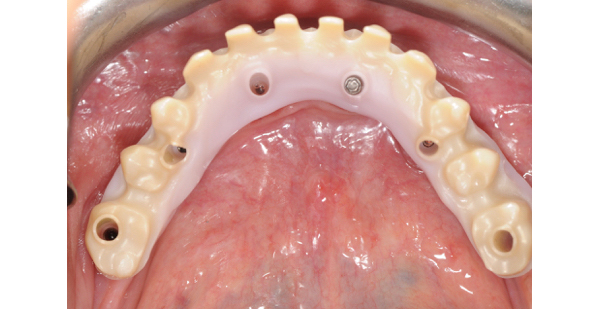
Le forme e i volumi dei denti sono stati estrapolati dalla duplicazione della protesi iniziale della paziente che non voleva modificare il suo sorriso (Fig. 13).
L’arcata antagonista è stata ripristinata nella parte estetica, avendo il materiale composito, di cui era costituita, subito un particolare logorio funzionale ed estetico nel corso degli anni (Fig. 14-15).
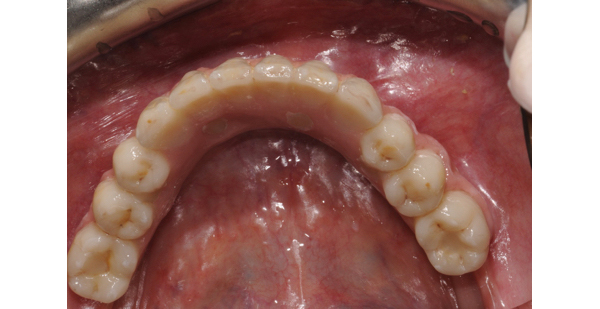

La riabilitazione funzionale è stata così ottimizzata esaltando le diverse funzionalità dei materiali. Inferiormente la scelta di un materiale inerte e vitreo consente una facilitata detergibilità e mantenibilità nel tempo.
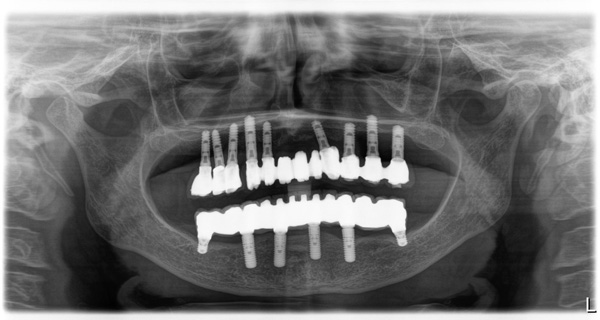
Pur essendo positivo, il controllo radiografico a 72 mesi non rappresenta un dato incontrovertibile della predicibilità della tecnica (Fig. 16).
Questa procedura è infatti ritenuta complessa e articolata.
Lo sviluppo tecnologico e l’aggiornamento dei software avvenuto in questi anni, estende l’applicazione anche a casi così complessi verso un FID.
Riteniamo pertanto che l’adeguata curva d’apprendimento, associata a conoscenze tecnologiche, a tecniche operative all’ipogeo dei diversi materiali disponibili, oltre all’adeguato supporto odontotecnico rendono sempre più predicibili questi approcci.
La FAD consente una variabilità d’impiego, permettendo di acquisire nel tempo conoscenza e sicurezza che ampliano l’accesso tecnologico, anche in considerazione dei costi rilevanti data la veloce deperibilità dei sistemi e del loro continuo e progressivo stato d’aggiornamento.
Alla paziente è inoltre importante far capire quale sia l’importanza di un chek-up periodico oltre che di un nuovo stile di vita nel mantenimento della salute del cavo orale frutto di un ripristino laborioso, costoso, ma per lei importante.
Legende
Fig. 1. Caso iniziale, visione frontale con evidenza delle incongruenze in entrambe le protesi.
Fig. 2. Visione dall’alto della situazione degenerata degli elementi pilastro, mette in evidenza la scelta di bonifica di tutti gli elementi presenti.
Fig. 3. La possibilità di rimozione facilitata dell’intera protesi inferiore ha consentito la realizzazione di un duplicato in resina trasparente che con i debiti punti di repere radiopachi ha consentito di eseguire uno studio più approfondito. Il Gig in silicone consente di posizionare in maniera corretta la dima radiologica durante l’esame radiografico, limitando i frequenti errori di posizione.
Fig. 4. Comparazione dei vari studio eseguiti per lo studio cefalometrico tridimensionale, consentendo di fare un’approfondita valutazione scheletrica messa in relazione al progetto protesico e guidando il chirurgo nella scelta implantare e nel loro corretto posizionamento.
Fig. 5. Progetto implanto protesico in versione 3D con e senza protesi, mette in evidenza l’emergenza implantare nella protesi progettata. Utile per evidenziare emergenze difficoltose in posizione estetica.
Fig. 6. Serie di sezioni della CBCT correlate al progetto implantare e visualizzazione degli impianti in relazione del canale mandibolare, specie in regione dei diarroici dove si è valutata la posizione in impianti da 4 mm.
Fig. 7. Dopo la bonifica e il rimodellamento osseo si posizione la dima chirurgica ad appoggio misto osseo anteriore/mucoso posteriore. Si posiziona il Pin nel canale implantare per guidare e la posizione degli altri impianti.
Fig. 8. Posizionamento dei transfer metallici per i diversi impianti.
Fig. 9. L’impronta in gesso con tray individuale e transfer metallici. Il gesso non consente distorsioni, in caso di sottosquadri si frattura. L’eventuale errore non viene trasferito al modello a differenza degli altri materiali.
Fig. 10. Dopo lo sviluppo del modello l’odontotecnico scannerizza la posizione degli impianti iniziando la fase di progettazione e valutando l’inclinazione degli impianti.
Fig. 11. Oltre al modello viene scanzonato anche il duplicato iniziale della protesi usata come dima per vedere se abbiamo rispettato le aspettative progettuali.
Fig. 12. Dal progetto originale si ottiene per sottrazione la struttura portante in zirconia. Si posiziona il progetto nella nella cialda, valutando gli spazi, quelli verticali limitano la lunghezza dell’ingaggio interno.
Fig. 13. Prova di Sheffield sugli impianti, la struttura viene così valutata anche per gli spazi inferiori di contato mucoso anche nel rispetto della detergibilità con gli scovolini.
Fig. 14. Posizionamento inearorale e chiusura dei fori di fissaggio con materiale composito.
Fig. 15. Visione di entrambe le arcate in articolatore.
Fig. 16. Ortopantomografia eseguita a controllo dopo 72 mesi dalla finalizzazione.
Bibliografia essenziale
01. Miyazaki T, Hotta Y. CAD/CAM system available for the fabrication of crown and bridge restoration. Austr Dent J 2011; 56 (Suppl 1): 97-106.
02. Weston J. Closing the Gap Between Esthetics and Digital Dentistry. Compend Cont Educ Dent. 2016; 37 (2): 84-91.
03. Scepke U, Meijer HJ, Kerdijk W, Cune MS. Digital versus analog complete-arch impression for single-unite premolar implant crowns: Operating time and patient preference. J Prosthet Dent. 2015; 114 (3): 403-406.
04. Joda T, Bragger U. Patient centere outcomes comparing digital a randomized crossover procedures: aranomized crossover trial. Clin Oral Implants Res. 2016; 27 (12): e185-e189.
05. Kostiukova VV, Riakhovskil AN, Ukhanov MM. Comparative study of intramural 3D digital scanners for restorative dentistry: Stomatologia 2014; 93 (1): 53-59.
06. Mormann WH. The evolution of the CEREC system. J Am Dent Assoc. 2006; 137 (Suppl): 7S-13S.
07. Solaberrieta E, Minguez R, Etxaniz O, Barrenetxea I. Improving the digital workflow: direct transfer rom patient to virtual articulator. Int J Comput Dent. 2013; 16 (4): 285-289.
08. Brown AA, Scarfe WC, Scheetz JP, Silveira AM, Farman AG. Linear accuracy of cone beam CT derived 3D. Angle Orthod 2009; 79(1): 150-157.
09. Magne P A new approach to the learning of dental morphology, function, and esthetics: the “2D,3D,4D”, concept. InJ Esthet Dent. 2015; 10 (1): 32-47.
10. Vercruyssen M, Cox C, Neart I, Jacobs R, Teughels W, Quirynen M. Accuracy and patient-centered outcome variables in guided implant surgery: a RTC comparing immediate with delayed loading. Clin Oral Implants Res. 2016; 27 (4): 427-432.
11. Misch CE, Judy KW. Classification of partially edentulous arches for implant dentistry. Int J Oral Implantol.1987; 4 (2): 7-13.
12. Cawood JI, Howell RA. A classification of the edentulous jaws. Int J Oral Maxillofac Surg 1988; 17 (4): 232-236.
13. Perrotti G, Testori T, Nowakowska, Del Fabbro, Weinstein R. Measurement comparison between data obtained with 3-D reconstruction from CT and cephalometric radiogram and direct anthropometry and 2D norms. It J Maxillofac Surg 2014; 25: 1-2.
Articolo pubblicato su Maxillo Odontostomatologia –The Journal Maxillo Odotostomatology - Vol.1 – gennaio-febbraio-marzo 2019